
【脳梗塞治療エビデンス活用術】「軽症脳梗塞、失語あり。t-PAを投与しますか?」 - 12のエビデンスで“攻めの治療”を見極める- vol.2
2026.01.30
「NIHSS3点、麻痺なし。それでもt-PAを打ちますか?」
軽症脳梗塞の超急性期治療は、ガイドラインの推奨と目の前の患者のニーズにギャップが生まれやすい、臨床判断の“最難関”グレーゾーンです。
特に、例え重症度の点数が低くても、「接客業における失語」や「運転手の視野障害」など、生活を直撃するDisabling(障害性)のある症状を前にした時、「DAPTによる再発予防」か「機能改善を狙ったt-PA」かの二択で手が止まってしまう医師も多いはずです。
“Time is brain”とも言われるように急いで臨床判断を決定しなければならない中で、出血リスクと機能回復のバランスを論理的にどう整理し、どう患者に伝えるべきか。
本記事では、「78歳・現役飲食店経営者の失語」という架空症例を題材に、専門医の思考プロセスをシミュレーションします。
RCTによるエビデンスの限界を、国内のリアルワールドエビデンス(RWE)で補完するハイブリッドな臨床判断ロジック、患者の真のゴールを引き出す共有意思決定(Shared Decision Making;SDM)の具体例など、明日からの診療で迷わないための、超実践的なエビデンスの活用法を伝授します。
mMEDICI Library | ひらけ、叡智の扉
叡智の扉を、全ての人が開けるように――。
学びは、限られた豊かな人々だけの特権ではありません。
経済的困難に直面する人、地方で学習資源に恵まれない人、家事や育児・仕事に追われる人。
mMEDICI Libraryではそんな人々にこそ、最高の学びを届けるため、研究・キャリア・学習・受験のあらゆるテーマでパブリックヘルスの叡智を集めました。
隙間時間にスマホひとつで、誰もが「一流の知」に触れることを叶えていきます。
「ここを開けば、誰しもが悩みを解決できる」、そんなメディアを目指します。
- mMEDICI Library | ひらけ、叡智の扉
- この記事のまとめ
- この記事を読むと分かること
- この記事は誰に向けて書いているか
- 脳梗塞治療エビデンス活用術
- 執筆者の紹介
- 編集者
- はじめに
- 症例提示と臨床判断のグレーゾーン
- 症例提示(架空)
- 本症例における臨床判断のグレーゾーン
- 臨床疑問(Clinical Question;CQ)の明文化
- ガイドライン・RCT・メタ解析の整理とその限界
- 現状のエビデンスの整理
- エビデンスの限界
- 本症例に関連するRWEの整理とその限界
- RCTとRWEを踏まえた、具体的な治療戦略
- 専門医としての見解
- 患者・家族への説明の例
- 治療戦略決定の補足
- “七つのチェックポイント”で最終確認
- Team Communication Note
- Take Home Message
- 参考文献
- 【医学研究を学ぶならオンラインスクールmJOHNSNOW】
- 【YouTubeラジオコンテンツ 耳から学ぶシリーズ】
この記事のまとめ
この記事を読むと分かること
軽症脳梗塞における、障害性のある症状(Disabling Deficit)の具体的な捉え方
RCTとRWEを組み合わせた、ハイブリッドなエビデンス活用法の実際
患者の価値観を引き出し、短時間で治療方針を決定するための具体的な病状説明方法
この記事は誰に向けて書いているか
NIHSSが低い軽症脳梗塞患者へのアルテプラーゼ(t-PA)の適応に、いつも迷いを感じている医師
軽症だからDAPTでと判断した後に症状が悪化し、後悔した経験がある方
ガイドラインのエビデンスと目の前の患者とのギャップに悩む医療従事者
脳梗塞治療エビデンス活用術
Vol.1 ガイドラインだけじゃない? 脳梗塞治療リアルワールドエビデンスという新たな武器
Vol.2 「軽症脳梗塞、失語あり。t-PAを投与しますか?」 - 12のエビデンスで“攻めの治療”を見極める(本記事)
執筆者の紹介
氏名:蒲生直希
所属:王子総合病院 脳神経内科 主任科長/札幌医科大学 内科学講座神経内科学分野 臨床講師
自己紹介:大学卒業後より脳神経内科医として研鑽を積み、現在は地域中核病院で急性期医療に従事。専門は脳卒中と頭痛で、日本内科学会総合内科専門医、日本神経学会神経内科専門医、日本脳卒中学会脳卒中専門医を取得。臨床の傍ら、研修医・専攻医教育、講演、Web記事や書籍の執筆を通じて、実践的なEBMの普及に取り組んでいる。現在はmJOHNSNOW fellowとして研究デザイン・統計手法も学びつつ、臨床研究にも取り組んでいる。
編集者
氏名:菊池祐介
所属:mMEDICI株式会社
専門性:作業療法学修士。首都大学東京(現東京都立大学)・東京都立大学大学院を卒業後、病院勤務を経て専門学校・私立大学にて作業療法教育、地域共生社会の醸成に向けたリハビリテーション専門職の支援に関する研究に従事。現在は心身の健康とその人らしさの実現に向け、保険内外でのクライアント支援を展開している。作業療法の社会的意義向上を信念に、mMEDICI株式会社に参画。
はじめに
前回の解説(Vol.1 ガイドラインだけじゃない? 脳梗塞治療リアルワールドエビデンスという新たな武器)では、ガイドラインの推奨と目の前の患者の間に生まれるズレを出発点として、RCTと観察研究(リアルワールドエビデンス:RWE)を“対立するもの”ではなく“互いに補完しあうもの”として扱い、最終的に臨床の意思決定へ落とし込む考え方を整理しました。
今回はその型を、一番迷いが生まれやすく、時間もシビアで迅速なマネジメントが求められる超急性期脳梗塞の現場における臨床判断に持ち込んでみたいと思います。
症例提示と臨床判断のグレーゾーン
症例提示(架空)
まずは症例情報について簡単に提示します。
症例:78歳女性・右利き
現病歴:仕事中に突然、言葉が出にくくなり救急搬送された。来院時、発症から90分。
既往歴:高血圧症で降圧薬内服中。抗血栓薬は未内服。
生活歴:同い年の夫と二人で飲食店を営み、常連中心だが、接客が生きがいになっている。発症前のADLは自立している(mRS 0)。
身体所見:
・血圧 168/92 mmHg、脈拍 88/分・整、意識清明。呼吸数 16/分、SpO2(室内気) 97%
・明らかな麻痺はないが、中等度の運動性失語と構音障害を認める。
・NIHSS 3点(右顔面麻痺1、最良の言語1、構音障害1)。
画像所見:
頭部CT
明らかな出血は認めない。Early CT sign(早期虚血性変化)やHyperdense MCA signも明らかではない。
頭部MRI
拡散強調像(DWI)で左前頭葉の一部(左中大脳動脈領域)に高信号域(画像上の重症度スコアであるDWI-ASPECTSでは9点)を認めるが、その他のシークエンスでは同部位の異常信号は目立たない。MRAやFLAIRで左M3閉塞を疑う所見あり。T2*WIで微小出血は認めない。
頸動脈エコー
動脈解離を示唆する所見は認めない。左内頸動脈起始部に低輝度プラークを認めるが、有意な狭窄は認めない。
本症例における臨床判断のグレーゾーン
この症例に対する医師の心の中を見てみましょう。
「発症から早期に来ていて、アルテプラーゼの禁忌もないから投与すべきか…。」
「でも、NIHSS 3点と軽症(一般的に5以下が軽症とされる)で、歩けるし麻痺もない。」
「78歳と高齢だし、出血リスクを冒してまでアルテプラーゼを打つ必要があるのか。」
と、抗血小板薬2剤併用療法(DAPT)で保存的に見る選択肢も頭をよぎります。
しかし、「もしDAPTで様子を見て、失語が残ってしまったら? 彼女は二度とあの厨房に立てなくなるかもしれない……。」とも考えてしまいます。
一方、患者・家族の訴えは切実です。
「生きがいであるお店を続けたい。言葉が話せないと仕事にならない。」
駆けつけたご主人も「妻から店を取ったら、きっとボケてしまいます。それくらい、あの店は“妻の人生そのもの”なんです。」と言っている。
データだけを見れば、ありふれた高齢者の軽症脳梗塞です。しかし、ベッドサイドで彼女の手を見ると、長年包丁を握り、店を守り続けてきた職人の手であることがわかります。
たかが失語、されど失語。「このNIHSS 3点を軽症と片付けていいのか。」医師としての哲学が問われる瞬間です。
ここで立ち返りたいのは、脳神経内科の専門性を発揮する場面は、問診と神経学的診察を駆使して的確に診断することだけではありません。「その後の生活まで見通して治療のゴールを一緒に決めていくところにもある」ということです。
この患者さんにとって、失語・構音障害は、NIHSSの点数以上にその後の人生に影響しうる、すなわち日常生活や仕事に支障をきたす “障害性のある症状(disabling)”といえます。
「障害性が“ある”症状か、“ない”症状か」の判断は主観的なものですが、その患者さんにとって何を優先すべきかを聴取し、それをなるべく叶えてあげられる治療方針を勧めるのが、専門医の役割の一つでしょう。
例えば、本症例のように接客業を生きがいにしていた方なら、注文を聞けない、電話が取れない、会計で説明できない、などの仕事へ支障を来すような症状は、NIHSSが低いだけで“軽症”と分類することは患者にとっての軽症とは認識が食い違っている可能性があります。
<軽症でもDisablingとなりうる症状の例>
症状 | 特にDisablingとなりうる患者背景の例 | 聞くべき問診内容例 |
|---|---|---|
失語・構音障害 | 接客業(本症例)、教師、電話オペレーター、営業職 | 「仕事中、電話や対面での会話は必須ですか?」 |
同名半盲・視野欠損 | 運転手、機械操作員、車社会の地域在住者 | 「車の運転ができなくなると、生活はどう変わりますか?」 |
手指の麻痺・感覚障害 | 料理人、理容師、演奏家、職人 | 「指先の細かい感覚を使う作業はありますか?」 |
注意障害 | 金融機関職員、経理、プログラマー | 「ミスが許されない、集中力を要する作業は多いですか?」 |
臨床疑問(Clinical Question;CQ)の明文化
では、本症例のCQである「この症例に対し、t-PAを投与するべきか?」ということをPICOでまとめてみると以下のようになります。
P(Patient):
発症4.5時間以内の軽症脳梗塞で、失語など生活や仕事に支障をきたしうる症状を伴う患者
I(Intervention):
アルテプラーゼ静注療法
C(Comparison):
アルテプラーゼ静注を行わない内科的標準治療(抗血小板療法を含む)
O(Outcome):
90日時点の機能予後(mRS 0–1)、安全性(出血合併症の頻度)
このPICOに当てはまるようなエビデンスを探していきます。
ガイドライン・RCT・メタ解析の整理とその限界
現状のエビデンスの整理
まずは、ガイドライン・RCT・メタ解析を整理します。
アルテプラーゼによる血栓溶解療法が機能予後を改善しうることは、NINDS、ECASS III、IST-3などのRCTで次々に示され、超急性期脳梗塞の標準治療の一つとなりました。
一方で、アルテプラーゼでは、早期の致死的頭蓋内出血リスクが増えます(Emberson et al. 2014)。
次に、軽症に絞った患者で行われたRCTのPRISMS試験を紹介します。”生活への支障が明確でない軽症例”において、アスピリンとアルテプラーゼの有効性と安全性を比較した試験ですが、アルテプラーゼの有益性は示されず、出血合併症がアルテプラーゼで多いという結果でした(Khatri et al. 2018)。ただし、患者登録の遅れが原因で早期終了となっており、決定的な結論を下すことはできないことに留意が必要です。
PRISMS試験についてもう少し深堀りしてみましょう。一般的に出血性梗塞は、広範囲の重症患者に起こりやすいと言われており、軽症例では比較的生じにくいとされております。しかし、PRISMS試験では軽症例でもアルテプラーゼを投与すると出血合併症を増やすことが示されました。
PRISMS試験の結果も踏まえて、AHA/ASAガイドラインの2019 update版では、「軽症でも“生活に支障を残す症状”があるなら、3時間以内のアルテプラーゼ投与を推奨し、3〜4.5時間でも選択肢になり得る一方、生活への支障が明確でない軽症では発症からの経過時間を問わず推奨しない」と整理されています(Powers et al. 2019)。
その後、「非障害性かつ軽症に限れば、DAPTがアルテプラーゼに非劣性だった」というARAMIS試験の結果が報告され(Chen et al. 2023)、「非障害性かつ軽症脳梗塞の超急性期治療はDAPTで十分かもしれない」というエビデンスが補強されています。
エビデンスの限界
では、海外のガイドラインの知見を日本の症例に適用して、アルテプラーゼを投与してもよいのでしょうか?
ここで、Transportability(外挿可能性)の問題が生じてきます。
日本と諸外国ではアルテプラーゼの用量に差異(0.6mg/kg vs 0.9mg/kg)があり、このことはしばしば議論の的となっています。
日本では0.6mg/kgが標準治療として長らく運用されており、その根拠としてJ-ACTが提示されています(Yamaguchi et al. 2006)。
国際的に低用量アルテプラーゼを検証したENCHANTED試験では、「低用量は症候性頭蓋内出血を減らした一方で、主要アウトカム(発症3ヶ月後の死亡・障害の発生)に非劣性が認められなかった」という結果で(Anderson et al. 2016)、低用量のアルテプラーゼの有効性が同等であると証明されていません。
そのため、海外用量である0.9mg/kgの試験結果をそのまま日本人に外挿することは控えたほうが良い可能性があります。
一方で、非心原性脳梗塞急性期の標準治療であるDAPTの有用性を示したCHANCE試験では、「DAPTによって軽症脳梗塞(NIHSS 5点未満)または高リスクTIAにおける早期の脳梗塞再発を減らす」ことを示しました(Wang et al. 2013)が、この試験のアウトカムはあくまで”再発予防”です。
つまり、アルテプラーゼとDAPTではアウトカムが若干異なっているのです。
・アルテプラーゼが狙うのは、今ある障害(本症例では失語)をなくし、社会復帰できる(お店に戻れる)可能性を上げること。
・DAPTが狙うのは、今ある障害の進行を減らしたり、明日起こるかもしれない再発を減らしたりと、これ以上の障害を残さないこと。
患者さんの希望が ”お店に戻りたい” である以上、DAPT単独は“ゴールの異なる治療戦略”になる可能性があります。
さらに、同じくDAPTの有用性を示したPOINT試験では出血イベント増加も示されており(Johnston et al. 2018)、安全とも限りません。
また、軽症例におけるアルテプラーゼのエビデンスが十分に揃っているわけではありません。
生活への支障が明確でない軽症については、PRISMS試験において早期終了という制約はあるものの、「アルテプラーゼの上乗せは明確でなく、症候性頭蓋内出血が増える可能性がある」という方向を示しました(Khatri et al. 2018)。
さらに、中国で行われたRCTのARAMIS試験で、「非障害性かつ軽症に限ればDAPTがアルテプラーゼに非劣性である」と報告され(Chen et al. 2023)、非障害性かつ軽症例では超急性期でもt-PAを投与しなくてもよいというエビデンスが追加されています。
一方で、障害性のある軽症例だけに限定したRCTはなく、AHA/ASAガイドラインでの推奨はアルテプラーゼ全体のエビデンスに加えて、アルテプラーゼによるリスク・ベネフィットという臨床的妥当性に依存しております。だからこそ、RWEを活かせる領域と考えます。
ここからはRWEを紹介しながらRCTの空白部分を補完したいと思います。
本症例に関連するRWEの整理とその限界
先程挙げた、「本邦ではアルテプラーゼの用量が少ない(0.6mg/kg)という外的妥当性の問題」ですが、実臨床を支える材料として、市販後登録のJ-MARSがあります。J-MARSは日本で0.6mg/kgを日常診療で用いた時の安全性・有効性を大規模に示したRWEで、有効性や安全性は海外用量と遜色ないという可能性を示してくれています(Nakagawara et al. 2010)。
加えて、80歳超に限った実臨床データとして、中国の大規模レジストリを用いた観察研究では、「0.6mg/kgと0.9mg/kgで退院時mRS(依存または死亡)に差は見られず、症候性頭蓋内出血(sICH)も概ね同等で、低用量で出血が減る可能性」が示唆されました(Li C, et al. 2026)。観察研究であり、アウトカムも退院時である点には留意が必要ですが、「高齢だから止めておく」という事態を避ける材料としては十分に使えます。
次に、「軽症なら予後良好なのか?」というCQに答えるような前向き観察研究としてMaRISSがあります。
NIHSS 0から5点の軽症例かつ発症4.5時間以内に受診した患者が対象となっている試験ですが、「発症90日時点で、37%が後遺症を残し、25%が介助を要している」という結果でした(Romano et al. 2021)。
また、アルテプラーゼ投与の有無でサブグループ解析も行っており、コホート全体ではアルテプラーゼの有効性は示唆されませんでしたが、NIHSSスコアが3~5のサブグループにおいては有効性が示唆されました。なお、症候性頭蓋内出血は同等でした。
さらに、遠位中血管閉塞(DMVO)による脳梗塞急性期における早期神経学的悪化に関連する因子を検討した多国間多施設共同研究では、「アルテプラーゼは早期神経学的悪化(END)のオッズ比低下と関連がある(aOR 0.46、95%信頼区間 0.26-0.81、p=0.008)」という結果でした(Lakhani et al. 2025)。
しかし、前回記事(Vol.1)で示したように、RWEは治療適応がランダム化されておらず、研究デザインや統計学的手法で調整しても未測定交絡などのバイアス(特に適応による交絡)などが必ず入り込みます。ですので、RWEはあくまでRCTなどの確実性が高いエビデンスと方向性が一致していることが重要ですし、RWEを読む際にはVol.1で示したようなチェックポイントを吟味する必要があります。
【脳梗塞治療エビデンス活用術】
Vol.1 ガイドラインだけじゃない? 脳梗塞治療リアルワールドエビデンスという新たな武器
RCTとRWEを踏まえた、具体的な治療戦略
本症例と関連するRCTとRWEを整理した上で、具体的な治療戦略を考えていきましょう。
前提として、この症例は来院時点で発症から90分程しか経過しておらず、各種検査をしてもt-PA投与は十分に可能な時間帯です。DWI-ASPECTSでも梗塞範囲はまだ狭く、T2*WIで頭蓋内の微小出血がなく、血圧も管理可能です。その他にt-PA投与が禁忌となるような項目もありません。
アルテプラーゼを投与すべきか否か、臨床判断の鍵は「症状(失語)」の重みづけです。
患者にとって失語は仕事(自営業の飲食店)に直結し、残れば損失が大きい。
米国のガイドラインでも、生活に支障を残す場合は軽症でもt-PAを推奨しており、特に発症3時間以内は推奨度が高く設定されています(Powers et al. 2019)。
日本の承認用量である0.6mg/kgと海外の0.9mg/kgの試験結果を実装するにはTransportabilityの問題がありますが、RWEであるJ-MARS(市販後調査)の結果から遜色ないことがわかっております(Nakagawara et al. 2010)。
その上で、軽症脳梗塞でも障害が残り得る(Romano et al. 2021)、本症例のような遠位中血管閉塞(DMVO)では、アルテプラーゼが早期神経学的悪化を防ぐ可能性があることが示唆されています(Lakhani et al. 2025)。
ただし、RWEには交絡などのバイアスが入るため、一つのRWEだけを鵜呑みにしてはいけません。あくまで、他の確実性の高い研究結果(RCTやメタ解析、ガイドラインなど)を補完する材料として考えるのが賢明です。
アルテプラーゼの投与を行わない場合の標準治療となるDAPTは、軽症脳梗塞の急性期治療としてエビデンスの確実性が高く有効な治療ですが、あくまで障害の進行抑制や再発予防が主たる目的の治療であり、今ある言語症状を取り除く目的とは役割が異なります。
本症例の患者のゴールが ”仕事に戻る”なら、“現在の障害を減らす可能性”がある治療を優先して考えます。
専門医としての見解
患者の価値観(=生きがいとなっていた仕事への復帰)を共有し、出血リスクを説明し納得頂いた上で、t-PA投与を推奨します。
患者・家族への説明の例
上記を踏まえて、超急性期治療は“Time is brain”であることも考慮して、患者・家族への説明は、以下の様に短くコンパクトに言い切る方がスムーズに進みます。
「症状の重さの点数上は、軽い脳梗塞に見えます。でも“言葉”の障害は、お店の仕事を含めて日常生活に直結します。今の時間なら、血栓を溶かす治療で回復する可能性があります。」
「一方で、脳出血などの合併症がゼロではありません。治療をしない場合は再発を防ぐ薬で守れますが、今の言葉が戻るかはリハビリ次第となり、別問題です。」
「また、詰まっている血管が比較的末梢で細めの血管であり、カテーテル治療は推奨されません。」
「仕事に戻ることを一番に大事にするなら、私は血栓が溶けて症状が取れる可能性のある治療を勧めます。」
「以上の説明を踏まえて、疑問点や不安な点はありませんか?一緒に治療方針を決めていきましょう。」
治療戦略決定の補足
軽症かどうかの判断で迷う時、特に曖昧になりやすいのは、「この症状は患者さんの生活にどれだけ響くのか」を、医師側が患者から引き出せていなかったり、自分の言葉で掴めていなかったりする点です。
そこで、次の質問で症状の患者さんの生活へ“具体化”します。
「それ(今ある症状)ができないと、何が困りますか?」
この質問によって、仕事・家事・対人関係など、今の生活で失われるものを具体化することができます。
また、リハビリテーションでもゴール設定は大事ですが、「治療によってどうなりたいか?」というゴールを確認します。
失語や視野障害は、運動麻痺ほど症状が目立たない一方で、接客・電話対応・会計・運転などの“重要な生活能力”を奪う可能性があります。
この点を明確にし、上手く言語化できると、CQのアウトカムが「NIHSSやmRSという指標によるもの」から「その人の生活」に切り替わり、患者との共同意思決定(Shared Decision Making;SDM)が前に進みやすくなります。
SDMにおいて、「そのゴールが妥当か」「リスクをとってまでそのゴールを目指すことが妥当か」という点は、医師と患者・家族との間で認識のズレが生じやすい部分です。もしも、患者・家族が目指すゴールが、医師の視点から考えると無謀なゴールだった場合などは方向を適宜修正する必要があります。
また、患者や家族から「具体的な合併症のリスクはどれくらいか?」と聞かれたときは、目安を提示します。
例えば、軽症かつ非障害性の症状に限定したPRISMS試験では、アルテプラーゼ群で症候性頭蓋内出血が3.2%(アスピリン単独群0%)でした。
一方、軽症を広く含む観察研究のMaRISSでは症候性頭蓋内出血は1%未満と報告され、さらに日本の市販後登録J-MARSでは36時間以内の症候性頭蓋内出血は3.5%でした。
研究デザインも集団も違うため、単純な比較はできませんが、「出血リスクはゼロではない。ただし、標準治療として許容されている範囲である。」ということは説明し共有できます。
そして忘れてはいけないのが、迷っている時間そのものが治療効果を削ることです。
大規模メタ解析では、アルテプラーゼによる治療は開始が早いほど機能予後の改善が大きいことが繰り返し示されています(Emberson et al. 2014)。
“七つのチェックポイント”で最終確認
最後に、初回記事(Vol.1)で紹介した”エビデンスを目の前の患者に当てはめる七つの問い”を使って、今回の臨床判断を整理します。
臨床判断に迷った時こそ、このチェックリストに立ち返って考えましょう。

今回は、特に以下の3点について詳しく考えてみましょう。
①患者と研究対象者は似ているか?
②利益と害のバランスは?
③患者の価値観・意向と合致するか?
①患者と研究対象者は似ているか?

日本のRWEであるJ-MARSや、軽症例を含むMaRISSの結果は、今回の日本人・高齢・軽症脳梗塞という患者像と重なります。海外のRCTよりも、人種や医療環境という点で似ていると言えます。
②利益と害のバランスは?

RCT(PRISMS)やRWE(MaRISS、J-MARS)から、出血リスク(1〜3.5%程度)と、期待できるベネフィット(失語の改善)を天秤にかけます。今回は、「発症からの経過時間が短く有効性が期待できること」や「仕事への復帰」というベネフィットの重みが大きいため、リスクを許容できると判断しました。
③患者の価値観と合致しているか?

「患者の価値観」、ここが最大のポイントです。単に麻痺がなく、歩行可能だから軽症と決めつけず、接客という仕事を続けたいという患者固有の価値観を引き出せたことで、軽症脳梗塞症例に対するt-PA投与という判断がより妥当なものとなります。
また、RWEを解釈する際は、初回記事(Vol.1)で解説した批判的吟味の3ステップも忘れてはいけません。
Step1:起こりうるバイアスについて予測する
Step2:“統計学的な交絡調整”と、“対象集団・アウトカムの定義”の妥当性をチェックする
Step3:報告ガイドラインへの準拠を確認する
「治療群と対照群で患者背景に違いはないか?」「予後良好な人が片方の群に集まっていないか?(適応による交絡)」という視点でJ-MARSなどの観察研究を見つつ、RCTの結果と矛盾しないかを確認する。
このように、RCTで治療方針の骨格を作り、RWEでその隙間を埋め、“七つの問い”で目の前の患者にフィットさせる。このプロセスこそが、臨床判断のグレーゾーンを突破する鍵となります。
Team Communication Note
この軽症脳梗塞に対するt-PA投与という”攻めの治療”を成功させるためのチーム連携ツールの例を紹介します。
医師の頭の中にある「なぜ軽症なのにリスクを取ったか」を言語化し、コメディカルに共有するメモです。明日からの指示出しの参考にしてみてください。
対象 | 医師から共有すべき思考の翻訳 |
|---|---|
To 看護師 | 【共有】 |
To 薬剤師 | 【共有】 |
To リハビリ | 【ゴール設定】 |
Take Home Message
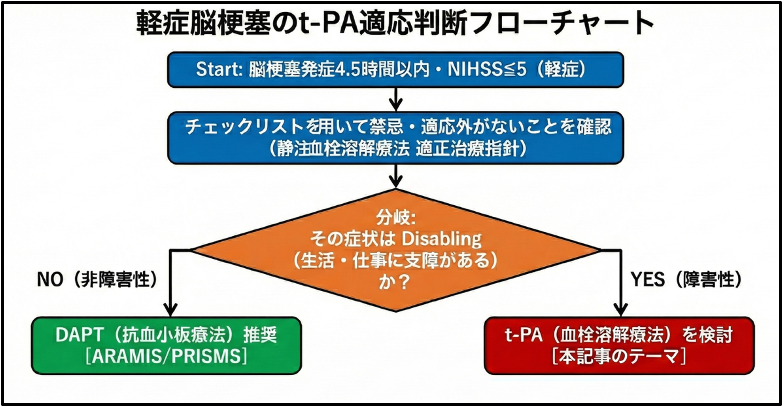
軽症かどうかは、NIHSSの点数や画像(ASPECTS)による重症度だけではなく、生活や仕事に支障が残る症状かどうかという視点でも判断する。
RCTとメタ解析、ガイドラインで臨床判断の骨格を掴み、RWEでその穴を埋めていく。ただし、RWEには適応による交絡などのバイアスが入り込む。単一のRWEだけで臨床判断の結論にはせず、他の確実性の高い研究結果の補助として扱うことが無難である。
最終的な臨床判断は、エビデンスを整理し専門家としての見解を述べた上で、患者・家族の価値観も交えながらShared decision making(SDM)を行って決定することが重要である。
参考文献
【医学研究を学ぶならオンラインスクールmJOHNSNOW】

この記事を読み、「もっと医学研究を学びたい」と思われた方もいらっしゃるでしょう。
そんな方には弊社が運営するオンラインスクールmJOHNSNOWがお勧めです。
mJOHNSNOWはスペシャリストが運営する臨床研究・パブリックヘルスに特化した日本最大規模の入会審査制オンラインスクールです。運営・フェローの専門は疫学、生物統計学、リアルワールドデータ、臨床、企業など多岐に渡り、東大、京大、ハーバード、ジョンスホプキンス、LSHTMなど世界のトップスクールの卒業生も集まっています。
・スペシャリスト監修の臨床研究・パブリックヘルスの講義が毎月7つ以上開催
・過去の講義が全てオンデマンド動画化されたレポジトリー
・スクール内のスペシャリストに学術・キャリアの相談ができるチャットコンサル
・フェローが自由に設立して学べるピアグループ(ex. RWDピア)
・24時間利用可能なオンライン自習室「パブリックヘルスを、生き様に」をミッションに、『初心者が、自立して臨床研究・パブリックヘルスの実践者になる』ことを目指して学んでいます。初心者の方も大勢所属しており、次のような手厚いサポートがあるので安心してご参加ください!
・オンデマンド動画があるから納得するまで何回でも、いつでも学び直せる
・チャットコンサルで質問すれば24時間以内にスペシャリストから複数の回答が
・初心者専用の「優しいピアグループ」で助け合い、スペシャリストが”講義の解説”講義を毎月開催【YouTubeラジオコンテンツ 耳から学ぶシリーズ】

YouTubeラジオコンテンツ「耳から学ぶシリーズ」は、仕事や育児で忙しい人が10分のスキマ時間に“ながら聞き”で学べる音声コンテンツです。
すべてのコンテンツを疫学専門家が監修し、完全無料で毎日投稿していきますので、ぜひチャンネル登録してお待ちください。
シリーズ一覧
脳梗塞治療エビデンス活用術
Vol.1 ガイドラインだけじゃない? 脳梗塞治療リアルワールドエビデンスという新たな武器
Vol.2 「軽症脳梗塞、失語あり。t-PAを投与しますか?」 - 12のエビデンスで“攻めの治療”を見極める(本記事)
©mMEDICI Inc. ALL RIGHTS RESERVED.










