
【元厚労省薬系技官が教える 薬価のしくみ入門】あの薬はなぜ"うまい棒"よりも安いのか - vol.3
2026.03.31
はじめに
安い駄菓子と聞いて、「うまい棒」を思い浮かべる方もいると思います。最近は少し値上げされましたが、1979年の発売以来、長年にわたって1本10円を守り続けた駄菓子の代表格です。
この「うまい棒」よりも安い薬価がついている薬が、日本には数多く存在します。例えば、抗不安薬として古くから使われてきた「ジアゼパム」は、1錠あたり5〜6円台です。ブドウ糖のラムネも物価上昇で値上がりしている中、医薬品として有効成分の入っている品目が、なぜ、このような薬価になってしまうのでしょうか。
前回(vol.2)では、高額な新薬がどのように算定されるかを解説しました。 高額な新薬にスポットが当たりがちですが、古くからある多くの薬の薬価は安くなっています。
今回は視点を反転させて、収載された薬がその後どのように価格を変えていくのか、「薬価の下がり方」に焦点を当てていきます。
mMEDICI Library | ひらけ、叡智の扉
叡智の扉を、全ての人が開けるように——。
学びは、限られた豊かな人々だけの特権ではありません。
経済的困難に直面する人、地方で学習資源に恵まれない人、家事や育児・仕事に追われる人。
mMEDICI Libraryではそんな人々にこそ、最高の学びを届けるため、研究・キャリア・学習・受験のあらゆるテーマでパブリックヘルスの叡智を集めました。
隙間時間にスマホひとつで、誰もが「一流の知」に触れることを叶えていきます。
「ここを開けば、誰しもが悩みを解決できる」、そんなメディアを目指します。
- はじめに
- mMEDICI Library | ひらけ、叡智の扉
- この記事のまとめ
- この記事を読むと分かること
- この記事は誰に向けて書いているか
- 元厚労省薬系技官が語る 薬価の仕組み
- 執筆者の紹介
- 薬価改定の基本
- 診療報酬改定とは(vol.1の復習)
- 薬価差益
- 実際の取引価格を調べて薬価を下げる(市場実勢価改定)
- 「薬漬け医療」と調整幅
- 中間年改定の導入
- 中間年改定(毎年改定)導入の経緯
- 毎年改定の影響
- それ以外の薬価引き下げルール
- 市場拡大再算定
- G1ルール(長期収載品への追加引き下げ)
- 薬価を守るルールも存在する
- 新薬創出加算(革新的新薬薬価維持制度)
- 不採算品再算定
- 最低薬価
- 基礎的医薬品
- 先発品と後発品の薬価が「入れ替わる」理由
- まとめ
- 参考文献
- 【オンラインスクール mJOHNSNOW入会受付中:7日間無料お試し】
- 【YouTubeラジオコンテンツ 耳から学ぶシリーズ】
この記事のまとめ
この記事を読むと分かること
薬価は収載後にどのように価格が変わっていくのか
「“うまい棒”より安い薬」が生まれる構造的な理由
先発品より後発品の薬価が高くなる「価格逆転」がなぜ起きるのか
この記事は誰に向けて書いているか
薬価に馴染みのない医療従事者、医療機関事務員の方
製薬などのヘルスケア関連企業に在籍していて、薬価に馴染みのない方
薬価改定のニュースをより深く理解したい方
元厚労省薬系技官が語る 薬価の仕組み
vol.1 薬の値段は「誰が」決めているのか
vol.2 なぜ3億円の薬が生まれるのか - 薬の値段の決まり方を徹底解説
vol.3 あの薬はなぜ"うまい棒"よりも安いのか(本記事)
執筆者の紹介
氏名:間宮弘晃(https://x.com/MamiyaHiroaki)
所属:立命館大学薬学部 准教授
自己紹介:薬科学博士(東京大学)、公衆衛生学修士(ハーバード大学)。岐阜薬科大学卒業後、厚生労働省に入省。医政局経済課(当時)で薬価の専門官として200品目以上の新薬の算定、診療報酬改定に携わる。その後、医薬局にて新型コロナウイルス感染症時の審査調整官、京都大学iPS細胞研究所への出向等を経て、2023年3月に厚生労働省退職。2025年4月より現職。1985年生まれ、岐阜県出身。

薬価改定の基本
診療報酬改定とは(vol.1の復習)
まず、vol.1で触れた内容を簡単に振り返っておきましょう。日本では、医療サービス全体の価格(診療報酬)は、原則として二年に一度の「診療報酬改定」によって見直されます。薬価もこの診療報酬改定のタイミングに合わせて改定されてきた歴史があります。
ただし、近年はその間の年にも「中間年改定」が行われるようになったため、原則として毎年、薬価が見直される仕組みになっています。
つまり、vol.2で解説したような算定を経て決まった「最初の値段(収載時薬価)」は、永続的な価格ではありません。改定で薬価が上がる品目も少しありますが、ほとんどの品目は毎年の改定を経て、薬価が下がり続ける構図となっています。
薬価差益
少し話が逸れますが、後の理解が進むので流通の話から始めたいと思います。
医療機関や薬局は、医薬品卸から薬を仕入れています。この仕入れ価格は、薬価とは別に、卸業者との交渉によって自由に決まります。
一方、医療機関が患者に薬を提供した際に保険から請求できる価格は、国が定めた「薬価」です。この二つの差額(薬価から仕入れ価格を引いた分)が、医療機関の「薬価差益」となります。 つまり、医療機関は薬価より安く仕入れるほど利益が増える構造になっています。
ただし、卸業者からの仕入価格は簡単に下がるものではありません。卸業者も製薬企業から購入した価格より下の価格で取引すると赤字ですし、別途配送等の費用もかかっています。
この配送についても、地方の僻地へ配送するのには手間と料金がかかってくるため、仕入価格は医療機関・薬局によってバラツキます。
昨今、コンサルティング会社等を利用して、他の医療機関の取引価格をベンチマークに価格交渉を行うケースや共同購入等があります。
しかし、本来、各地域の実情に応じて取引価格が決められるはずのものが歪められ、薬価差益を取るためだけの役割になっていることが問題視されている現状があります。
実際の取引価格を調べて薬価を下げる(市場実勢価改定)
全国の医療機関・薬局が、実際にいくらで医薬品を仕入れているかを国は把握しています。 これを「薬価調査」といいます。この調査で得られた実際の取引価格である「市場実勢価格」をもとに、以下の式で新しい薬価が算出されます。
新薬価 = 市場実勢価格(税抜)× (1 + 消費税率)+ 調整幅(改定前薬価の2%)
この計算式上は、市場実勢価格が高ければ新薬価は改定前の旧薬価より高くなりそうですが、「改定前薬価を上限とする」ルールとなっているため、新薬価は常に旧薬価以下の価格となります。
また、注目したいのが「調整幅」です。薬価を市場実勢価格にそのまま合わせるのではなく、そこに2%の「のりしろ」を加えた額が新しい薬価になります。
少し具体的に見てみましょう。改定前薬価が100円の薬が、実際には90円で取引されていたとします。この場合、乖離率は10%です。調整幅の2%を引いた8%分だけ薬価が引き下げられ、新薬価は92円になります。この調整幅2%は、医薬品の配送・保管・廃棄などの流通コストを考慮したものになります。

「薬漬け医療」と調整幅
現在の調整幅は2%ですが、かつては10%以上の調整幅(当時はR幅)がありました。
これは、先ほどの式では100円の薬価が92円に改定されしまうところ、改定が行われても100円まで戻ることを意味しており、医療機関が安く仕入れても問題ない状況となります。
そのため、医療機関には「多くの薬を使うほど利益が増える」という経済的な動機が生まれます。かつて日本では「薬漬け医療」という言葉が頻繁に使われていましたが、その背景には、調整幅の大きさから、薬価と実際の仕入れ価格の差である「乖離率」が非常に大きかったことに起因します。
国は段階的にこの調整幅を圧縮し、1992年には現在と同じ2%へと引き下げました。 医療機関が享受できる薬価差益を抑制し、「薬を多く使えば儲かる」という動機をなくしていく方向へ、制度が整備されてきました。
1990年代前半には、薬価調査で確認された平均乖離率が10%を超えることもありましたが、薬価改定が繰り返されたこともあり、4%台まで乖離率は縮小しており、現代では薬価差益は昔と比べて取れなくなっています。
中間年改定の導入
中間年改定(毎年改定)導入の経緯
2016年、オプジーボのような高額な新薬が問題視され、その対応のため、薬価制度の抜本改革に向けた基本方針として、官房長官・厚生労働大臣・財務大臣・経済財政担当大臣による「4大臣合意」がされました。
その合意文書中の一つが「毎年改定」の導入でした。 これまでの診療報酬改定の2年スパンだと、市場価格が薬価より下がっているのに2年間待たないといけないと実勢価格を反映できないとの指摘からです。
「市場実勢価格を速やかに薬価に反映して国民負担を軽減すべき」という考えのもと、2021年度から中間年改定(毎年改定)が始まっています。
毎年改定の影響
中間年改定の導入により、薬価の見直しは実質的に毎年行われることになりました。先程説明した市場実勢価改定は、1回の改定で約4,000億円の薬剤費削減となります。これが毎年となるため、影響は大きいです。
実際に業界資料においても、改定による薬価の下落スピードが速くなっていることがわかります。
このように改定を繰り返すことで、毎年薬価が下がり、冒頭の「“うまい棒”より安い薬価の医薬品」が出てきてしまうことになります。
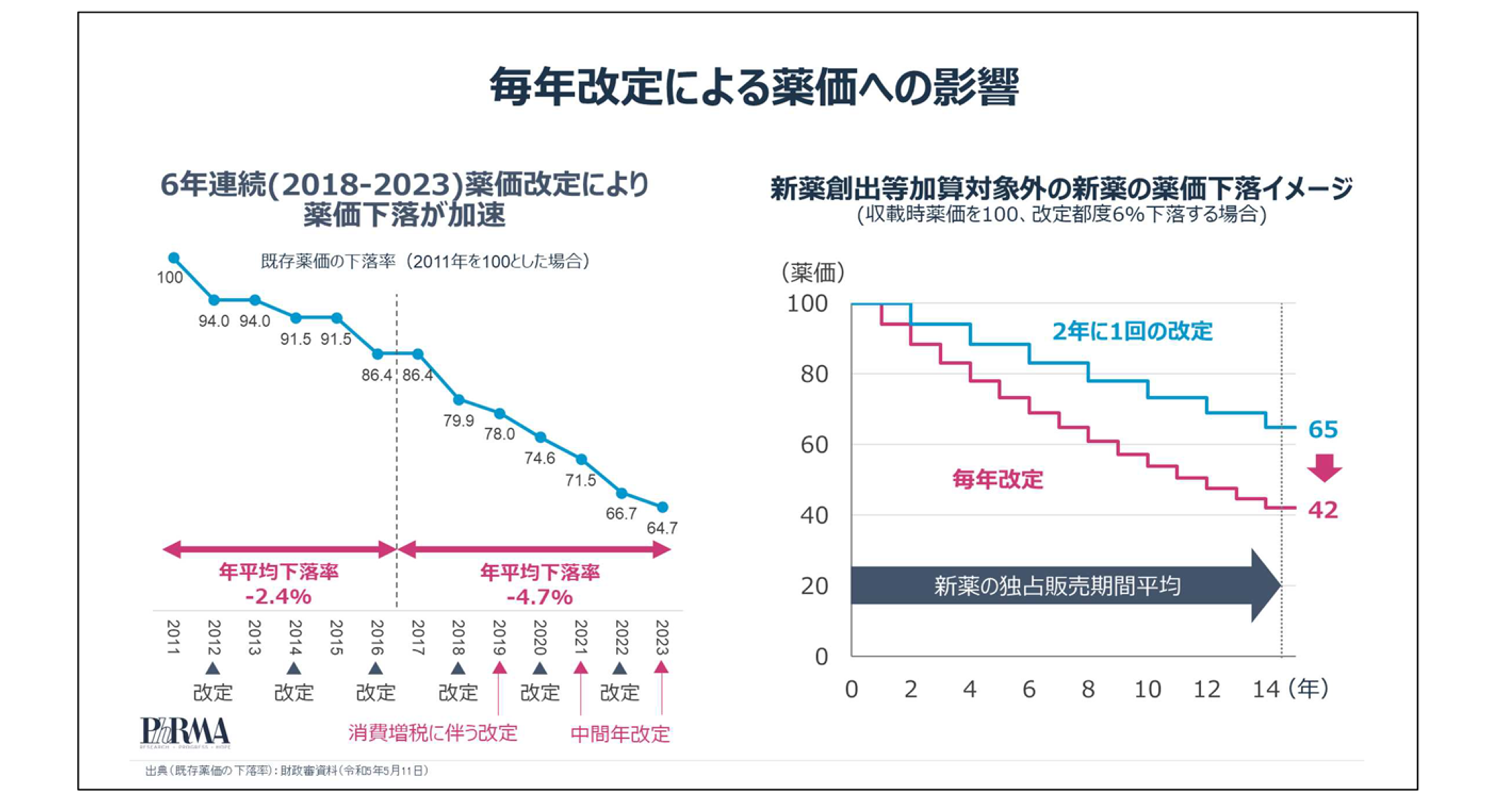
出典:米国研究製薬工業協会(PhRMA)
それ以外の薬価引き下げルール
市場拡大再算定
前述の市場実勢価改定の他に、薬価収載時の予測を大幅に超えて売上が拡大した医薬品については、薬価を引き下げる仕組みが「市場拡大再算定」です。
この再算定には10~25%の引き下げの通常の市場拡大再算定と、最大50%引き下げの「市場拡大再算定の特例」がありました。ただ、2026年改定より、「市場拡大再算定の特例」は「持続可能性特例価格調整」となり、下げ幅も最大66.7%に拡大しています。
また、先の4大臣合意で、2年に1度の改定を待たずに再算定を行うべきとの指摘から、年に4回の四半期再算定も導入されています。
前述のオプジーボは、この再算定による50%引き下げに始まり、他の再算定も含めてその後に複数回の再算定を受けており、当初薬価から、かなり薬価が引き下がっています。
G1ルール(長期収載品への追加引き下げ)
医薬品産業の特徴として、特許期間中に(薬価をできる限り維持することで)研究開発費の回収や次の新薬の投資を行い、特許が切れた先発品は後発品へ道を譲ることがあります。
特許が切れた後の先発品(いわゆる長期収載品)については、後発品へ早く道を譲る観点から、後発品の収載から一定期間経た場合は、追加の引き下げルールがあります。
これが「G1/G2」と呼ばれます。(なお、2026年改定でG2が廃止され、G1のみが適用されることとなっています。)
後発品収載後5年を経過した長期収載品を段階的に後発品価格まで引き下げる制度であり、段階的を意味する「Gradually」がG1の由来となっています。
収載当初は大きな差があった先発品と後発品の薬価が、改定を重ねるごとに接近していくので、後述する先発品と後発品の価格が入れ替わりやすくなる素地となっています。
その他にも引き下げルールはありますが、vol.6で解説予定の「2026年改定」の話題の際に紹介したいと思います。
薬価を守るルールも存在する
新薬創出加算(革新的新薬薬価維持制度)
特許期間中など、後発品がまだ存在しない新薬のうち、要件を満たすものについては、市場実勢価格に基づく薬価引き下げを猶予する「新薬創出加算(2026年から革新的新薬薬価維持制度)」があります。
革新的な新薬の創出を促すための制度なので、vol.2でご紹介した有用性の加算などを取っている品目が対象です。
ただし、この猶予は後発品が収載された時点で累積して控除される仕組みになっています。 そのため、それまでに市場で薬価と取引価格に差があった分を、「後払いで精算する」というイメージになります。
制度開始当初は、制度が適用される財源の方が大きかったですが、現在は適用を受けた品目の特許が切れて後発品が出てきているので、控除される額の方が大きくなっています。
不採算品再算定
採算が合わなくなった医薬品については、薬価を引き上げる「不採算品再算定」が適用されます。
医療現場で必要不可欠であるにもかかわらず、薬価の継続的な引き下げによって製造コストを下回る水準になってしまった品目が対象です。対象品目の基準は、改定の度に若干変更がありますが、2026年改定は前回の改定と比べると適用された品目が少なくなっています。
近年の後発医薬品の供給不安の背景の一つとして、「薬価が低すぎて採算がとれない」という問題があります。これに対処するために、近年の改定では不採算品再算定の対象品目を広げる方向での見直しが続いていましたが、一方で薬価を上げてもすぐに市場で安く売られる品目があることが問題視されています。
とはいえ、数少ない“薬価が引き上がるルール”になります。
最低薬価
冒頭に1錠5〜6円の医薬品を紹介しましたが、それらの医薬品は改定を重ねても1円になることはありません。「最低薬価」が設定されているからです。
この最低薬価は、剤形ごとに最低薬価が決められており、錠剤で10円前後などになっています。
ただし、昔からあった10円以下の品目については、その価格が最低薬価として機能しています。
そのため、冒頭の5〜6円の医薬品は薬価引き上げのルールが適用されない限りは、この価格が続くことになります。
基礎的医薬品
前述の最低薬価は、文字通り最低価格の保証ですが、それでも10円では安いと思う方が多いと思います。
そのため、最低薬価に到達する前に薬価を維持する制度として「基礎的医薬品」があります。
要件として、
①医療上の位置づけが確立していること
②収載から一定期間以上経過していること
③乖離率が平均乖離率以下であること
などが求められます。
基礎的医薬品に指定されていても要件から外れると次の改定で薬価が維持されないため、特に乖離率が大きくならないよう市場取引がされる品目になります。
先発品と後発品の薬価が「入れ替わる」理由
先発品の薬価の方が後発品より高いのは皆さんご存知だと思います。
しかし、先発品は後発品の発売後、一定期間でG1ルールの適用を受け、追加引き下げで段階的に後発品の薬価に近づいていきます。
ある程度、先発品と後発品の価格が近づいた状況で、後発品が度重なる改定で不採算となり、前述の不採算品算定を受け、薬価の引き上げが行われると、先発品の薬価を超えてしまうことがあります。これが先発品と後発品の薬価が入れ替わる主な要因となっています。
それ以外にも入れ替わる要因はありますが、最終的には毎年の改定の積み重ねが薬価を決めていくことになります。
この先発品・後発品の薬価の関係については、vol.4(ジェネリック・バイオシミラー編)でさらに詳しく解説していきます。
まとめ
今回は収載時に決まった薬価が、「どのように薬価改定で価格が変わっていくか」について解説しました。
薬価改定の基本は「市場実勢価改定」です。実際の取引価格に調整幅2%を加えた額が新薬価となります。
かつての「薬漬け問題」に端を発した調整幅の縮小と、2021年以降の中間年改定の導入により、薬価の下落スピードは加速しています。
市場拡大再算定やG1ルールにより、特定の品目はさらに大きく引き下げられます。
一方で、新薬創出加算・不採算品再算定・基礎的医薬品のように、薬価を守る仕組みも存在します。
冒頭のジアゼパム(5〜6円)は、こうした改定の積み重ねの結果になります。安い薬があれば医療費が節約されます。実際に市場実勢価改定で約4000億円の薬剤費削減が毎年行われています。しかしそれが行き過ぎると、製造コストを下回る薬価によって医薬品の安定供給が脅かされることにも留意する必要があります。
参考文献
中医協. (2016). 薬価制度の抜本改革に向けた基本方針.
https://www.mhlw.go.jp/file/05-Shingikai-12404000-Hokenkyoku-Iryouka/0000146567.pdf
厚生労働省保険局長.(2026).薬価算定の基準について. https://www.mhlw.go.jp/content/12400000/001667916.pdf
厚生労働省.(2026).令和8年度薬価基準改定の概要. https://www.mhlw.go.jp/content/12400000/001676427.pdf
米国研究製薬工業協会(PhRMA).(2023).2024年薬価制度改革に対する意見. https://www.mhlw.go.jp/content/12404000/001117442.pdf
【オンラインスクール mJOHNSNOW入会受付中:7日間無料お試し】

mJOHNSNOWはスペシャリストが提供する医学研究講座にスマホで、スキマ時間にアクセスできる日本最大規模のオンラインスクールです。
継続率98.0%の高いクオリティで、累計1,718名を超える仲間が入会し、初学者向けの因果推論、疫学、統計学、データ解析、RWDなどをスペシャリストから学んでいます。
講義はすべてオンデマンド化されるので自分のペースで学びを進められ、研究・キャリアの悩みは24時間いつでもチャットで相談可能。安心の定額制で、満足いくまで学び放題です。
【参加者の声】
・地方在住で学ぶ場がなく困っていましたが、大学院に行かないと学べないようなことを仕事の合間に学ぶことができ大満足です(40代女性 医師)
・フォローアップが手厚く、オンデマンドで分かるまで学べるのが初学者にとってとても助かっています(30代男性 製薬企業社員)
・低価格なのに見切れないほど多くの講座が受講でき、どれも質が高いです(40代女性 大学研究者)
詳細を見る
【YouTubeラジオコンテンツ 耳から学ぶシリーズ】

YouTubeラジオコンテンツ「耳から学ぶシリーズ」は、仕事や育児で忙しい人が10分のスキマ時間に“ながら聞き”で学べる音声コンテンツです。
すべてのコンテンツを疫学専門家が監修し、完全無料で毎日投稿していきますので、ぜひチャンネル登録してお待ちください。
シリーズ一覧
元厚労省薬系技官が教える薬価のしくみ入門 - なぜ薬価はさがるのか、そして諸々
vol.1 薬の値段は「誰が」決めているのか
vol.2 なぜ3億円の薬が生まれるのか - 薬の値段の決まり方を徹底解説
vol.3 あの薬はなぜ"うまい棒"よりも安いのか
©mMEDICI Inc. ALL RIGHTS RESERVED.










